Selfmonitoring
Selfmonitoring je pravidelné samostatné měření hladiny glukózy v krvi a reakce jedince na naměřené hodnoty. V praxi to znamená, že si změříte glykémii glukometrem, nebo senzorema a na základě naměřeného výsledku si upravíte dávku inzulínu nebo příjem potravy a poté se znovu přeměříte. Cílem selfmonitoringu je, abyste byli schopni udržovat glykémii co nejblíže normálním hodnotám.
Co jsou pro diabetika normální hodnoty glykémie?
Pro stanovení cílových hodnot je nutno zohlednit typ diabetu, pacientův věk, druh léčby atd. Doporučené cílové glykémie dle České diabetologické společnosti jsou 4 - 6 mmol/l nalačno, a 6 - 7 mmol/l po jídle u dospělých. U dětí mohou být hodnoty dle věku o něco vyšší.
Vzhledem k tomu, že glykémie v průběhu dne kolísá, je důležité sledovat její hodnoty pravidelně a dlouhodobě. Ke kontrole dlouhodobé glykemické rovnováhy slouží test HbA1C (glykovaný hemoglobin, diabetiky také často nazýván "dlouhý cukr"). Tento test zjišťuje úroveň kompenzace diabetu zpětně za období předešlých 6 týdnů. Provádí se jednou za 3 měsíce z krve odebrané ze žíly či prstu. Normální hodnoty u zdravého člověka jsou do 4%, u diabetika jsou obrazem uspokojivé kompenzace hodnoty do 6%. Protože každý z Vás je jedinečný, jsou hodnoty glykovaného hemoglobinu hodnoceny a posuzovány Vaším lékařem individuálně na základě znalosti Vašeho celkového zdravotního stavu. Udržování glykovaného hemoglobinu v normálním rozmezí znamená lepší kompenzaci diabetu, která povede k Vaší lepší duševní i tělesné pohodě a hlavně k prevenci či oddálení možných akutních či chronických komplikací (snížení hodnoty glykovaného hemoglobinu o 1% přináší až 21% snížení rizika úmrtí v důsledku diabetu, 14% snížení rizika vzniku infarktu myokardu, atd.).
Měření glykémie
Měření glykémie je dnes již mnohem jednodušší, rychlejší a mnohem méně bolestivé, než tomu bylo před lety. K samostatnému měření glykémie se používají glukometry, nebo senzory.
Hlavní požadavky kladené na glukometry jsou spolehlivost, přesnost, rychlost, diskrétnost a především jednoduchost ovládání a snadná údržba. Přibývají i další požadavky, jako možnost připojení a stahování naměřených hodnot do počítače, větší paměť pro uchovávání naměřených hodnot, možnost odběru krve a měření z jiných míst než jen z prstu, rychlost měření pod 10 vteřin, apod. Společnost MTE má v nabídce glukometry Fora, do kterých prodává i testovací proužky.
Senzory na kontinuální měřené glykémie jsou v posledních letech jednoznačně nevětším přínosem pro zvládání diabetu. Každých pár minut odesílají výsledky měření do mobilu a díky tomu mají diabetici svou glykémii kdykoli pod kontrolou. 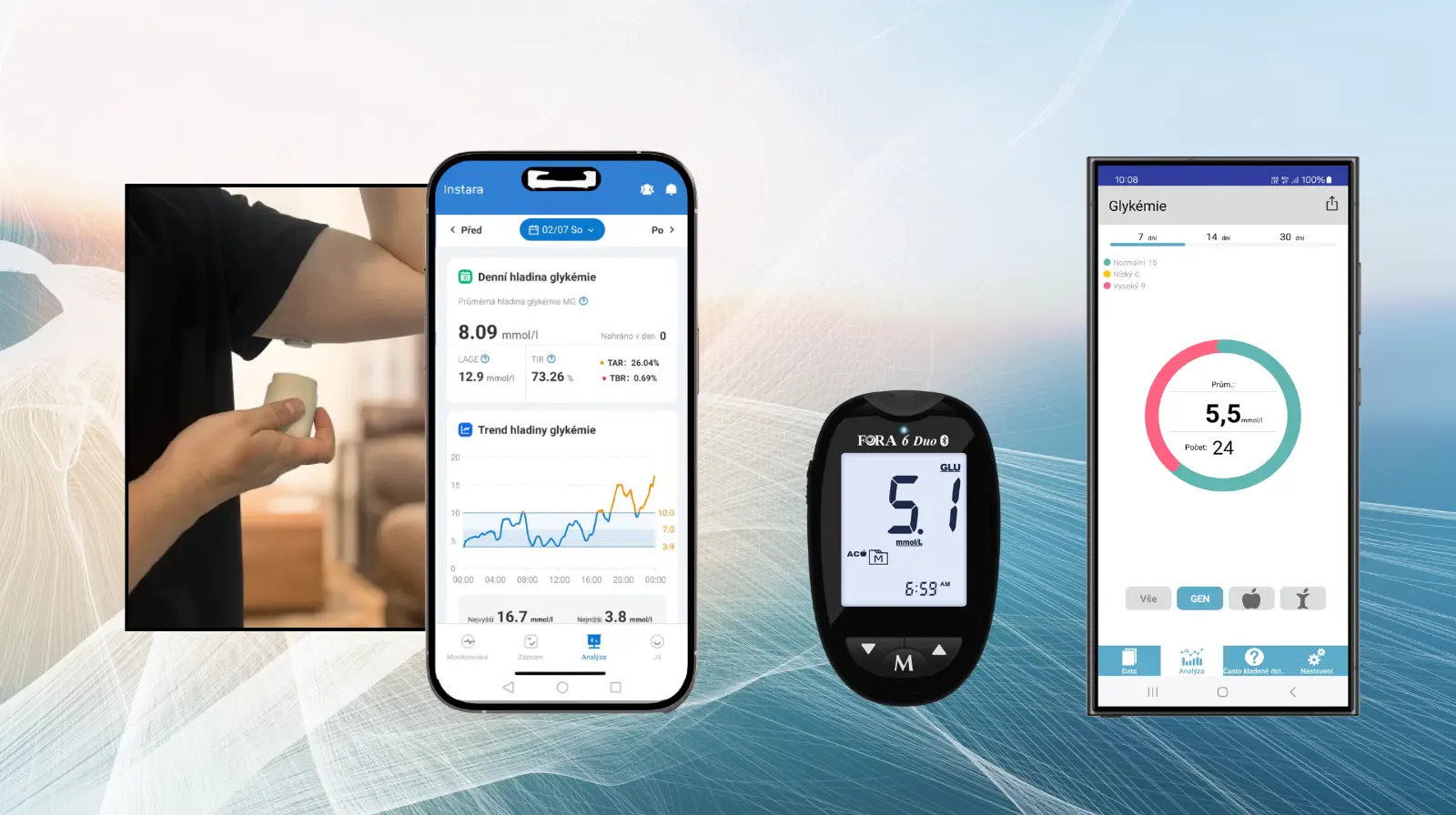
Glykovaný hemoglobin
Glykovaný hemoglobin (HbA1c) je látka, která vzniká v organismu neenzymatickou reakcí (tzv. glykace) mezi hemoglobinem (červené krevní barvivo) a glukózou (krevním cukrem).
Hodnota HbA1c poskytuje nepřímou informaci o průměrné hladině cukru v krvi (dále glykémie) v časovém období 4-6 týdnů. Délka období odpovídá biologickému poločasu přežívání červených krvinek, tzv. erytrocytů. Hodnota HbA1c odráží hodnoty glykémie za celé toto období před provedením odběru krve. Hovorově se vžilo označení tzv. průměrná nebo dlouhodobá glykémie.
Důležitost měření glykovaného hemoglobinu HbA1c
Stanovení HbA1c je důležité vyšetření (dříve většinou laboratorní, dnes již ambulantní), které umožňuje posoudit dlouhodobou kompenzaci cukrovky, a to za přibližně posledních 4-6 týdnů nazpět ode dne odběru. Současně HbA1c umožňuje zhodnotit riziko rozvoje diabetických komplikací.
Hodnoty glykémie kolísají u každého z nás (u diabetiků i zdravých osob) a závisí na mnoha faktorech, z nichž jsou zpravidla nejčastější příjem potravy a fyzická zátěž.
Domácím měřením glykémie glukometrem zjistíme pouze momentální stav hladiny cukru v krvi. Tento aktuální stav můžeme ovlivnit krátkodobou dietou, nebo hladověním (např.přes noc apod.) nebo dodržováním přísné životosprávy několik dnů před odběrem krve. Na rozdíl od toho výsledek měření HbA1c ukazující hladinu glykémie za 4-6 týdnů zkreslit nelze a odráží schopnost (nebo i neschopnost) nemocného dodržet základní pravidla diety a životosprávy. HbA1c je proto stále považován za nejdůležitější parametr kompenzace cukrovky.
Správné hodnoty glykovaného hemoglobinu HbA1c
HbAlc se odebírá v zpravidla při odběrech v diabetologické ordinaci. Pacient nemusí být nalačno. Hodnoty HbA1c vyjadřujeme v procentech (%) jako procento glykovaného hemoglobinu z celkového hemoglobinu v krvi.
Od 1.ledna 2012 se v České republice používají jednotky mmol/mol dle tzv. standardu IFCC. Do 31.12. 2011 se požívaly procenta (také dle IFCC). Přepočet je jednoduchý, mmol/mol je desetinásobek původních hodnot (viz níže).
U zdravého člověka netrpícího diabetem se hodnoty HbA1c pohybují v rozmezí 28 – 40 mmol/mol (2,8 – 4,0 % dle IFCC).
Podezření na diagnózu cukrovky vzniká při hodnotách 39 - 46 mmol/mol (3,9 - 4,6 %), pro diagnostiku diabetu pak svědčí hodnota nad 47 mmol/mol (4,7 %).
U pacienta s diabetes mellitus (cukrovkou) se rozlišují 3 stupně kompenzace (nevztahuje se na těhotné diabetičky):
Stupeň kompenzace Hodnota HbA1c
Výborná do 43 mmol/mol (do 4,3 % dle IFCC)
Uspokojivá 43 - 53 mmol/mol (4,3 - 5,3 %)
Neuspokojivá nad 53 mmol/mol (nad 5,3 %)
Pozn.: V USA a zatím ještě částečně v literatuře se používají jednotky DCCT (%), buď se převedou pomocí dostupných převodních tabulek nebo se dají spočítat dle rovnice:
HbA1C v mmol/mol = (HBA1C -v % DCCT - 2,152)/ 0,09148
V ČR platily tyto jednotky do 1.1. 2004.
Inzulín
Inzulín je hormon produkovaný β-buňkami Langerhansových ostrůvků slinivky břišní, který snižuje hladinu glykémie v krvi. Opačnou funkci než inzulín má glukagon. Jejich vzájemným působením se pak udržuje vyrovnaná hladina glykémie.
Vznik inzulínu
1. fáze: vzniká pre-proinzulin v ribozomech Langerhansových ostrůvků
2. fáze: v enoplazmatickém retikulu je pre-proinzulin přeměňován na proinzulin, který je tvořen řetězci A a B spojenými C-peptidem (neboli connection peptid)
3. fáze: proinzulin putuje do sekrečních granulí β-buněk, kde je v Golgiho aparátu rozštěpen na C-peptid a inzulín
4. fáze: inzulín skladován do času potřeby v sekrečních granulích β-buněk
Inzulín jako lék
Objevitelem inzulínu se stal lékař Frederick Grant Banting. Svůj výzkum s pokusy na psech začal v roce 1921. S pomocí svého asistenta, studenta medicíny Ch. Besta a biochemika J.B Collipa se mu podařilo extrahovat z hovězího pankreasu účinný inzulín, který však zpočátku nazývali "isletin". Svůj objev si dali patentovat a patent bezúplatně předali univerzitě v Torontu. Když v roce 1922 dostal první inzulínové vzorky k použití bostonský diabetolog E. P. Joslin, začala vítězná cesta inzulínu světem. Stoupala poptávka, kterou torontská laboratoř nestačila uspokojovat, a výroby se ujala firma Eli Lilly v Indianopolis. Inzulín se rozšířil do celého světa, u nás se začal vyrábět v roce 1926. V roce 1923 byla Bantingovi a Macleadovi (profesor torontské univerzity, pod jehož záštitou prováděl Banting své pokusy) udělena Nobelova cena.
Biochemickou skladbu objasnil v roce 1955 Frederick Sanger se spolupracovníky, když zjistil, že hovězí inzulín je bílkovina, jejíž řetězec A se skládá z 21 aminokyselin a řetězec B ze 30 aminokyselin. Za tento objev byl Sanger rovněž odměněn Nobelovou cenou (1958).
Aplikace inzulínu
Inzulín se běžně aplikuje subkutánně (podkožně). V nemocnicích se může inzulín namíchat do infuze, ze kterých se inzulín dostává do těla intravenózně (nitrožilně).
Inzulín lze aplikovat několika způsoby - injekčními stříkačkami s podkožní jehlou, inzulínovými pery a inzulínovými pumpami. Záleží na každém pacientovi, který způsob mu nejvíce vyhovuje.
Injekční stříkačky s podkožní jehlou
Na trhu jsou sterilní inzulínové stříkačky s již fixovanou podkožní jehlou a lékař Vám předepíše velikost stříkačky, která je vhodná pro co nejjednodušší dávkování inzulínu. Sestřička Vás naučí, jak a kam si inzulín píchat, jak a proč měnit místa vpichu.
Aplikátory inzulínu - inzulínová pera a jehly
Inzulínové pero je pohodlnější, příjemnější, rychlejší a hlavně jednodušší variantou aplikace inzulínu. Pacientům, kteří si aplikují inzulín častěji, může lékař inzulínové pero předepsat jednou za 3 roky.
Inzulínové pumpy
Inzulínová pumpa slouží k trvalému dodávání inzulínu do organizmu. Umožňuje tak podání inzulínu, které nejpřirozeněji napodobuje vylučování inzulínu slinivkou břišní. Inzulínová pumpa je určena výhradně pro diabetiky 1. typu, pro něž znamená obrovský přínos a zlepšení kvality života. Inzulínovou pumpu může předepsat pouze diabetolog na specializovaném pracovišti - v diabetologickém centru - se souhlasem revizního lékaře. V České republice je i s příslušenstvím plně hrazena ze zdravotního pojištění.

